インプラントとは
 歯を失った際の治療法で、入れ歯、ブリッジに次ぐ第三の治療法として注目されています。
歯を失った際の治療法で、入れ歯、ブリッジに次ぐ第三の治療法として注目されています。
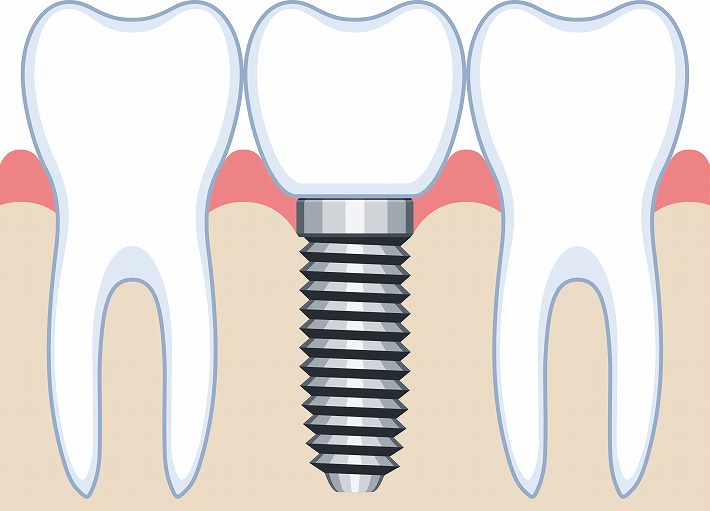
インプラントという言葉は「埋め込む」「移植する」という医学用語で、臓器などの移植もインプラントといいます。歯科でいうインプラントとは、歯を失った顎骨に人工の歯根を埋め込み、それを土台としてセラミックなどでつくった人工の歯を取り付けるものです。
インプラントは3つのパーツからなっています。骨に埋め込まれる歯根部(インプラント体)、人工歯(上部構造)、その2つのパーツをつなぐ支台部(アバットメント)です。
インプラント体は生体適合性に優れたチタンまたはチタン合金が使われます。チタンは骨と結合することがよく知られています。金属アレルギーのリスクも少なく、人工骨や人工関節、心臓ペースメーカーなどにも使われています。支台部(アバットメント)はチタン、チタン合金、ジルコニア、人工歯はレジン、セラミック、ハイブリッドセラミック、金合金などが使われます。
インプラントのメリット・デメリット
-
-
メリット
- 人工歯根で自立させるため、残っている歯に負担をかけない
- 天然歯のように力強く噛むことができる
- 審美的にも美しい歯を取り戻すことができる
-
デメリット
- 手術が必要
- 治療に時間がかかる
- 顎骨の骨量や質によっては施術できないことがある
- 重度の糖尿病、心臓病の方には治療ができないことがある
- 健康保険外で治療費が高額になる
-
デメリットもありますが、入れ歯(義歯)、ブリッジなど、他の歯を失ったときの治療法と比べても、自分の歯のように噛める喜びは大きく、利便性や快適性だけでなく審美性が求められるなか、広く認知されてきている治療法です。
天然歯とインプラントの違い
 噛むという行為にはいくつかの微妙なコントロールセンサーが働いています。天然歯には歯根の回りに歯根膜という組織があり、この膜がクッションになって噛むとわずかに歯が沈みます。この圧力を歯根膜のセンサーが感じ取って噛む力をコントロールします。
噛むという行為にはいくつかの微妙なコントロールセンサーが働いています。天然歯には歯根の回りに歯根膜という組織があり、この膜がクッションになって噛むとわずかに歯が沈みます。この圧力を歯根膜のセンサーが感じ取って噛む力をコントロールします。
インプラントには歯根膜がないため、衝撃を和らげるクッションがありません。また、噛む力をコントロールするセンサーもなく、顎の骨の骨膜、顎関節のセンサー、筋肉などによってコントロールされますが、歯根膜センサーよりも感度が落ちます。噛み合わせには十分注意してインプラントを埋め込む必要があります。
さらに、天然歯では歯肉(歯茎)は上部のエナメル質、歯根部のセメント質で結合しているため、細菌などが容易に侵入できません。インプラントではそれがないために、感染症を防ぐため日頃からのブラッシングがとても大切になります。
インプラントの手術方法
インプラント手術には1回法と2回法があります。数字は歯肉切開の回数です。当院では、顎の骨の量が少なくて骨移植が必要だったり、骨が軟らかい場合には2回法で行います。
2回法
- 麻酔をして歯肉を切開し、骨を露出させます。
- ドリルで穴を開けます。
- 穴にインプラントを埋め込み上に歯肉を被せて縫合します。
- 骨とインプラントが結合するまで待ちます。上顎で5ヵ月前後、下顎で3ヵ月前後です。
- 再度、歯肉を切開してインプラント体に仮のアバットメント(ヒーリングアバットメント)を連結します。
- 粘膜の治癒を2、3週間待って、本物のアバットメントを連結し上部構造を装着します。
インプラント治療の制限
年齢制限
骨にインプラントを埋め込むという治療の性質上、成長過程の子どもにはインプラント治療は行いません。おおむね女性で18歳、男性で20歳ころに骨の成長が止まりますので、その後の手術が推奨されます。高齢者では、抜歯手術が受けられる健康状態であれば問題ないとされています。
持病による制限
心疾患
心疾患で症状が重い人は難しいでしょう。
糖尿病
糖尿病患者は、まず手術後の感染症のリスクがあります。骨をつくる細胞の機能が低下していると骨結合ができずインプラント周囲炎という、インプラント回りの歯周病を起こしやすくなります。最終的にインプラントが抜け落ちてしまうことにもなりかねません。
血糖値コントロールができていない方の場合、コントロールができるようになるまではインプラント治療を延期する必要があります。
骨粗しょう症
骨粗しょう症の方の場合、インプラントの埋入方法や骨結合しやすいインプラントを使うことで対処できることがあります。治療にビスホスフォネート製剤を使用していると手術後に顎骨が壊死するリスクがあります。いずれにしても歯科医にご相談ください。
金属アレルギー
チタンは金属アレルギーを起こさないといわれていましたが、まれにチタンでアレルギーを起こす方がいらっしゃいます。パッチテストや血液検査で確認をしておきましょう。
喫煙のリスク
インプラントに関する内外の論文で、喫煙者と非喫煙者では喫煙者の失敗率が高いと報告されています。喫煙は粘膜の血行を悪くしたり、骨をつくる細胞の増殖・分化に影響を与え、骨の治癒が遅れます。治療終了後の経過にも悪影響を及ぼします。
インプラント治療の検査
CT検査
顎の骨にインプラント体を埋め込むには、骨が十分耐えられるかどうかが重要ですが、同時に、他の重要な組織を傷つけないことも大事です。たとえば下顎には下顎管という管が左右に通っていて、この中には神経、動脈、静脈が走っています。これを傷つけて大出血を起こしてしまったり、麻痺を残してしまったりしないように慎重に手術を行う必要があります。そのために骨の状態を3Dで正確に把握できるCT画像解析は必須の検査です。
臨床検査(血液検査、心電図検査等)
インプラント治療は歯を失いはじめる40歳代後半〜60歳代が中心となりますが、この年齢になるとさまざまな病気の罹患率も高いものです。本人に自覚はなくても隠れている病気がないとも限りませんので、安心・安全にインプラント治療を行うためにも臨床検査によって確認します。
歯周病の検査
インプラント後に大きな問題となるのがインプラント周囲炎です。原因菌は歯周病菌です。歯周病が歯を支えている歯周組織を破壊していくのに対して、インプラントを支える組織を破壊していくのがインプラント周囲炎です。最終的に顎の骨が溶け出すと、インプラント体も支えを失って抜け落ちてしまうことがあります。
やっかいなのは、病気が進行してもすでに神経がないため、ほとんど痛みを感じないことです。また、インプラントは歯根膜を持たないため、歯周病菌がただちに歯槽骨に至ってしまうことです。その結果、天然歯よりもずっと早く、骨が失われていきます。
したがって、インプラント治療前には歯周病の検査をする必要があります。
インプラント治療の費用
インプラントの治療費は原則自費です。初診からCT検査、臨床検査、手術費、上部構造の製作費など全般にわたってかかる費用をきちんと確認してから治療に取りかかりましょう。
2012年から一部症例で健康保険が利用できるようになりましたが、がん等で顎骨の切除後骨移植を行った症例や、外胚葉異形成症等の先天性疾患の症例に限られています。
インプラントのメンテナンス
インプラントは生体組織ではないので、ことさら手入れが大事になります。専用の歯ブラシを使っての毎日の清掃が大切になりますので、歯科衛生士の指導のもと適切な方法を身に着けてください。また、噛み合わせ、インプラント体の骨の吸収状態などを観察していきます。装着後、1ヵ月、3ヵ月、6ヵ月、1年と来院してのメンテナンスを欠かさず行い、その後は年1回程度のメンテナンスを続けていきます。
インプラントの寿命
ごく一般的に流通しているインプラントの10〜15年後の累積生存率が上顎で90%程度、下顎で94%程度といわれています(厚生労働省委託事業「歯科保健医療情報収集等事業」『歯科インプラント治療のためのQ&A』平成26年)。
上顎は骨の量が少ないことや柔らかいことが原因で若干成績が下がる傾向にあります。
顎に十分な骨がない場合のインプラント治療
長年の入れ歯や、抜歯して放置していたために顎骨が吸収(次第にやせていくこと)してしまうことがあります。顎の骨は噛む力の刺激を受けて高さと幅を維持しているのですが、それがなくなることで吸収が起こります。そんなケースでは、インプラント体を埋め込むのに必要な骨が足りないこともあります。その場合には骨造成を行い、骨を増やします。
骨造成には骨移植法、骨再生誘導法(GBR法)、サイナスリフト(上顎洞底挙上法)などがあります。骨の移植では自家骨を使うケースや人工骨を使うケースがあります。GBR法は骨が不足している部分を遮断膜で覆って空洞をつくり骨の再生を誘導します。移植骨を併用することもあります。サイナスリフトは上顎の臼歯部にある上顎洞という空間に至る骨が不足している場合の骨造成法です。自家骨や人工骨で必要な骨量を造成します。
骨造成には骨が定着するまでに4〜6ヵ月が必要で、そこからインプラント治療にかかるため、終了までに時間がかかるとともに、費用も20〜40万円ほど余計にかかります。
インプラント治療の流れ
1初診
口内の状況を把握するとともに、X線撮影で顎骨の全体像をつかみます。また、歯の噛み合わせを確認するための模型をつくるため、口内の型を取ります。
2インフォームドコンセント
患者さんに初診後のカンファレンスの結果を説明し、同意を得られたら次のステップに進みます。
3検査、診断と術前処置
CT検査で顎の骨の詳細を検査し、治療する歯の状況や噛み合わせについて診察します。骨量不足があった場合には骨造成などを前もって行います。臨床検査や歯周病検査で口内の状態、全身状態を確認します。インプラント治療の支障になるような症状があった場合、先にその治療や改善を行います。
4治療計画の立案
インプラント治療をどのようにすすめていくかの計画を立てます。
5インフォームドコンセント
一次手術、二次手術について内容を説明し、同意を得ます。
ここで確認するのは
- 手術関係:麻酔法、術式、術後の管理、術後の経過、合併症など
- 上部構造関係:上部構造の種類、装着時の審美性、発音など
- 治療費関係:治療の総額、メンテナンス料、トラブルが発生した時の料金など
です。
6一次手術、二次手術
二次手術前にもインフォームドコンセントを行います。
7上部構造の製作、装着
8メンテナンスの開始
インプラントの新しい治療法
インプラントのデメリットは、なんといっても手術が必要で、治療に時間がかかること、健康保険外で治療費が高額になることです。これらのマイナス面を少しでも減らそうと新しい技術開発が進んでいます。
即時荷重と早期荷重
インプラント体を埋め込んだ後、通常は3〜5ヵ月の治癒期間をおきます。骨の量が十分で硬さもあり、インプラント体の初期固定が十分に得られるようであれば、インプラント体埋入と同時に上部構造を装着したり(即時荷重)、通常よりも短い期間で上部構造を装着したり(早期荷重)することがあります。
抜歯即時埋入と抜歯早期埋入
抜歯後のインプラント体埋入は、抜歯で傷んだ骨の回復を待って行われます(通常、6ヵ月程度)。しかし歯肉や歯根周囲に感染・炎症がなく骨が十分に残っているケースでは、抜歯と同時にインプラント体を埋め込むことがあります(抜歯即時埋入)。手術回数が減って患者さんの負担も軽減される、治療期間が短縮できるというメリットがあります。また、抜歯した部分の骨や粘膜の退縮を避けられというのも大きなメリットです。抜歯後、粘膜の治癒を待って(1、2ヵ月)インプラント体を埋め込む抜歯早期埋入もあります。
オールオンフォー(Allon4)
まったく歯がない無歯顎の状態で、小臼歯間に4本のインプラント体を埋め込んで同時に上部構造を装着する治療法です。顎骨の量が十分でなく、硬くない場合には施術できません。
インプラント体埋入はフラップレスで行い即時荷重を行いますので、手術時間は1時間程度です。腫れや痛みも軽く、その日から軽い食事ができます。費用も抑えられるのが大きなメリットです。
ただ、難易度は高い手術です。CTで骨の量や形を綿密に分析し、どの位置にどんな角度で打ち込むかを計算する必要があります。また、あらかじめ上部構造を作製しておく必要があります。













